A Sociedade Brasileira de Diabetes entende que homenagear pessoas que muito contribuem com sua missão, cria uma cultura de iniciativa, trabalho, apoio e solidariedade. Ao destacar o trabalho dessas pessoas, incentiva-se outras a se envolverem em uma comunidade forte e ativa em torno do diabetes. Isso significa melhor ensino, pesquisa, assistência e qualidade de vida para pessoas com diabetes.
No 27º Congresso da ANAD (Associação Nacional de Atenção ao Diabetes), o Dr. Levimar Araujo presidente da SBD (Sociedade Brasileira de Diabetes) homenageia o Dr. Marco Vivolo.
Hoje o homenageado é o Dr. Marco Antonio Vivolo por sua liderança exemplar, dedicação e empatia em diabetes tipo 1 (DM1).

Os primeiros acampamentos para pessoas com diabetes já na era insulínica foram realizados pelo Dr. Leonard F. C. Wendt, em 1925, Michigan, USA, seguido pelo Dr. Eliot P. Joslin, Boston, USA em 1927. No Brasil um dos pioneiros na realização de acampamentos foi o Dr. Rogério Oliveira (in memorian) do Hospital da Lagoa (RJ).
Acampamentos para pessoas com diabetes são consideradas experiências únicas para crianças, adolescentes, familiares e profissionais de saúde. São supervisionados por profissionais de saúde treinados em diabetes, como endocrinologistas, enfermeiros, nutricionistas, psicólogas e educadores em diabetes.
Uma robusta revisão bibliográfica publicada na revista Diabetes Research and Clinical Practice, 114 (2016) 15-22 respondeu à questão relativa à Eficácia dos Acampamentos para pessoas com diabetes e sumariza seus benefícios.
Um dos autores da revisão Bibliográfica é o Dr. Marco Antonio Vivolo que nos dias 24 a 29 de janeiro de 2023, coordenou a realização da 42ª Edição do Acampamento para jovens com DM1, ADJ-UNIFESP, evento que é realizado anualmente, desde o ano de 1980.
1º Evento em
1980
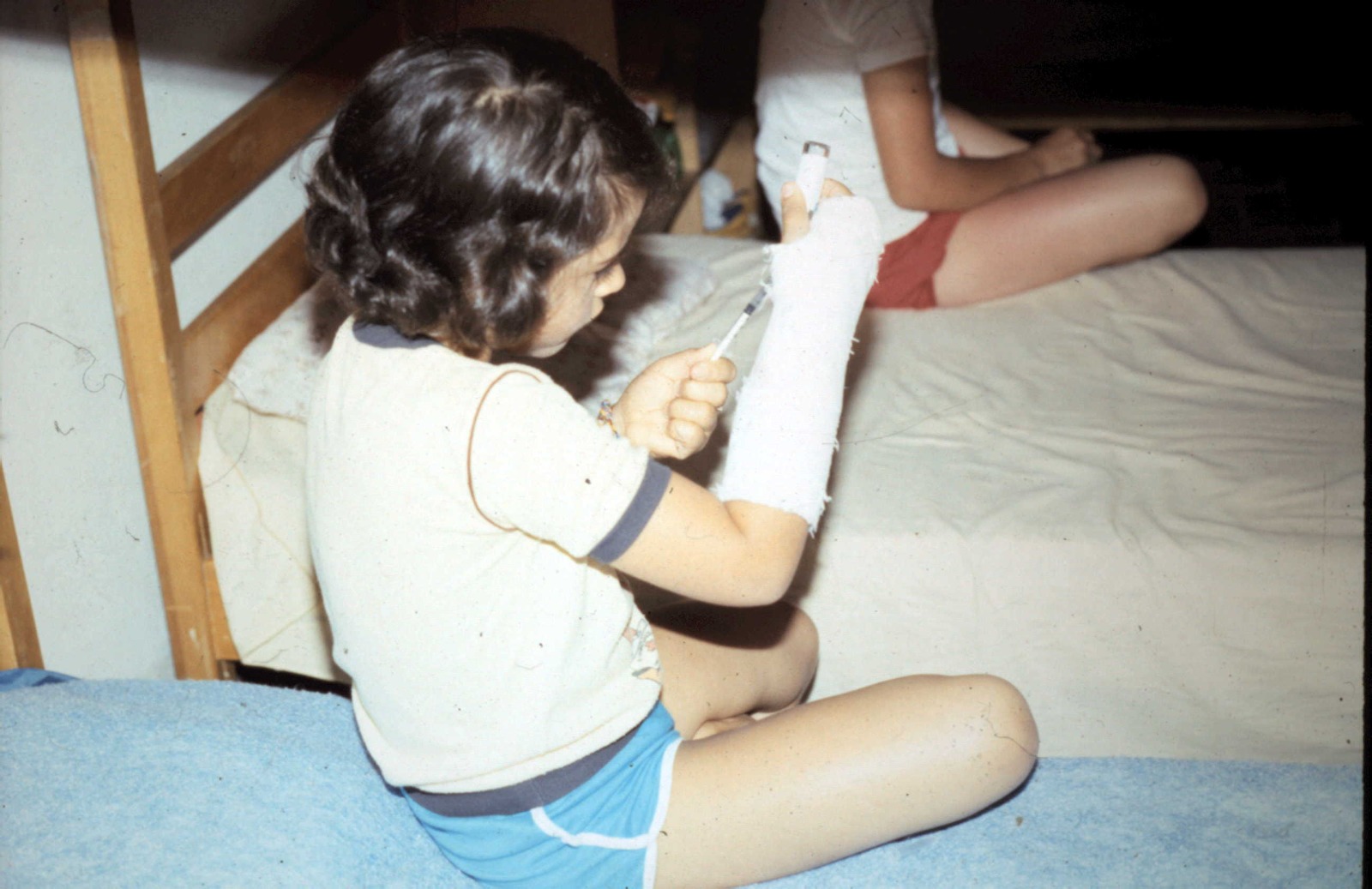
Aplicando insulina – década de 80
Participaram 80 jovens com DM1 de 9 a 14 anos, metade dos quais com bomba de insulina, todos usando monitorização contínua de glicose (CGM) supervisionados por 30 médicos, 25 enfermeiros, 12 nutricionistas, 6 psicólogos, dentistas e educadores físicos, todos voluntários, além do quadro de funcionários do NR Acampamentos.
É um trabalho que requer muito planejamento, organização e preparo das equipes.
Na véspera da partida são entregues dados em um formulário com 50 perguntas, preenchido previamente por pais e médicos, referentes a tratamento, adesão, exames prévios e particularidades do acampante. Essas informações são transferidas para um sistema online desenvolvido pela equipe do NR. A partir daí o Sistema funciona como um prontuário onde são registrados, controle glicêmico, doses de insulinas, eventos associados e intercorrências! As informações são atualizadas pelas equipes em tempo real.
O controle glicêmico é representado por medidas de glicemia capilar, leituras do Sensor Free Style Libre, utilizando o Leitor, acompanhadas pela equipe médica obrigatoriamente 6 vezes ao dia, além de leituras durante as atividades,
incluindo cetonemia quando necessário.
Acampamento
2023
No último dia da temporada é realizada uma reunião online com os pais dos acampantes antes do retorno. São entregues relatórios em pdf para os pais e para os médicos das crianças com toda a evolução da educação em diabetes: titulação de doses de insulina, aspectos psicossociais e psicológicos, além de sugestões com base nos aspectos relevantes percebidos pela equipe.
O Acampamento para jovens com DM1 ADJ-UNIFESP tem tido um papel
relevante na qualificação de profissionais de saúde em DM1.
Desde o início de suas atividades em 1980, houve um total de participação de
600 endocrinologistas com feedbacks sempre positivos, procura crescente e
intenção de retorno de quase todos os voluntários de todo o Brasil.
Nos últimos anos de maneira concomitante o evento Educando Educadores
oferece um curso de “Imersão em DM1”.
Um incalculável número de profissionais estiveram envolvidos no Acampamento para jovens com DM1 ADJ-UNIFESP. Para representá-los citaremos alguns profissionais em dois momentos distintos: ao início e na atualidade.
- Professor Antônio Roberto Chacra, Professor Titular da Disciplina de Endocrinologia da Escola Paulista de Medicina (UNIFESP) que acolheu na disciplina e incentivou o Projeto. E mais os Drs. Jairo Hidal, Julio Abucham, Dolores Pardini e Ângela Spinola e Castro, à época, entusiasmados residentes.
- Coordenadores de equipes na atualidade: Equipe médica: Professora Sandra Roberta Gouvea Ferreira Vivolo e Dra. Monike Lourenço, Equipe de enfermagem: Gabriella Cavichiolli, Equipe de Psicologia: Maria Geralda Viana, Equipe de Nutrição: Carolina Rodrigues e Equipes NR: Ivan Chu e Gabriel Santoro
Laerte Damaceno, MD. Endocrinologista e Coordenador do site e mídias sociais da SBD.







